Сахарный диабет
Сахарный диабет называют чумой 20 века. Эта распространенная в западном мире болезнь с каждым годом охватывает все большее количество людей. Сахарный диабет является наиважнейшим фактором риска развития и прогрессирования сердечно-сосудистых патологий. Две трети больных, страдающих сахарным диабетом, умирают от той или иной формы сердечно-сосудистой болезни.
Выделяют два типа сахарного диабета:
Первый тип — юношеский диабет. Болезнь, как правило, развивается в ранние годы жизни, связана с недостаточным выделением инсулина поджелудочной железой и лечится посредством введения препаратов инсулина.
Второй тип диабета, как правило, диагностируется в возрасте старше 30 лет. В основе механизма его развития лежит не выработка инсулина, а сниженная чувствительность к нему тканей. Уровень сахара в крови у таких больных, в основном, регулируется диетой, упражнениями и лекарствами. Как правило, больные вторым типом диабета имеют избыточный вес, повышенные цифры артериального давления и нарушенный обмен холестерина в крови.
Сахарный диабет опасен осложнениями. У больных диабетом в два раза чаще встречаются сердечные заболевания, а сердечно-сосудистые осложнения, включая преждевременную смерть, наблюдаются в более раннем возрасте. Механизм поражения сердечных сосудов при сахарном диабете до конца не понятен. Однако ишемическая болезнь сердца (заболевание, связанное с острой или постепенной закупоркой сердечных сосудов) имеет свои ярко выраженные особенности. Во многих случаях болезнь протекает бессимптомно и к моменту диагностики бывает далеко запущенной.
При сахарном диабете, как правило, диффузно поражаются сразу все основные сердечные сосуды. Острый инфаркт миокарда отличается более высокой смертностью и более частым развитием сердечной недостаточности.
Современное лечение ишемической болезни сердца посредством баллонного расширения сердечных сосудов и установки стентов менее успешно у больных с диабетом в сравнении с больными без диабета, потому что сопровождается более частым развитием повторного сужения.
Операция аорто-коронарного шунтирования сопровождается более высокой операционной смертностью и более низкой продолжительностью работы шунтов.
У лиц с сахарным диабетом в 2-4 раза выше риск нарушений мозгового кровообращения, и в 2-4 раза чаще эти нарушения случаются повторно.
Сахарный диабет является ведущей причиной слепоты у лиц в возрасте от 20 до 74 лет, и наиболее частой причиной почечной недостаточности, вплоть до полного отказа почек. Большинство больных, находящихся на диализе или перенесших операцию по пересадке почки, страдают сахарным диабетом.
Сахарный диабет повреждает и крупные сосуды, нарушая, в первую очередь, кровообращение в нижних конечностях. Так, риск ампутации ног у больных с повреждением сосудов на фоне сахарного диабета выше в 30 раз, в сравнении с больными без диабета. Повреждение периферической нервной системы, склонность к инфекции, импотенция – это еще неполный перечень тех проблем, которые могут возникнуть у больных сахарным диабетом.
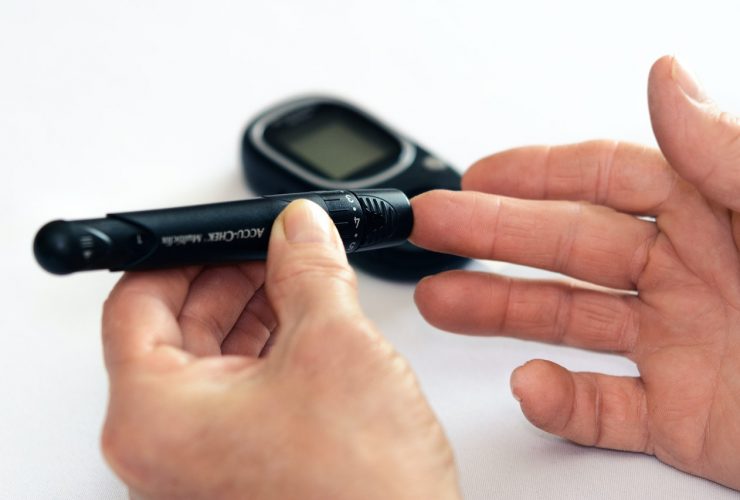
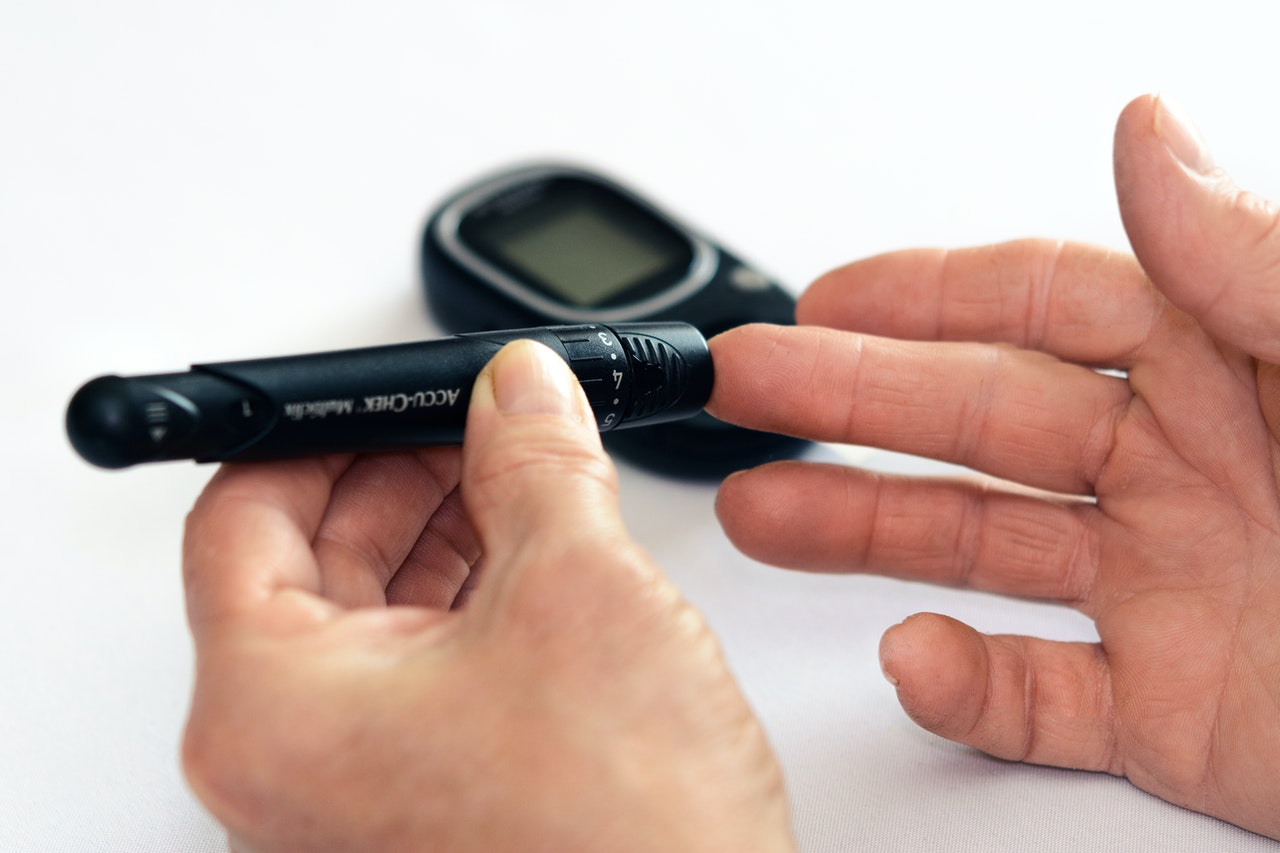
Залог успешного лечения сахарного диабета – в осознании серьезности проблемы. Необходимо постоянное наблюдение и контроль за целым рядом показателей, таких, как уровень сахара в крови, белок в моче, артериальное давление, холестерин, пульс, вес, электрокардиограмма, глазное дно и.т.д.
Особое значение у больных сахарным диабетом обращается на коррекцию артериального давления. Этот показатель, наряду с уровнем белка в крови, является важным прогностическим фактором почечной функции. Оптимальным считается давление ниже, чем 130/80 mmhg.
Какие показатели у больных требуют коррекции лекарственного лечения? Например, снижение глюкозы на голодный желудок меньше 80 mg/dl или повышение более 300 mg/dl . «Красные флажки» для больного сахарным диабетом – острое чувство голода, сопровождающееся горячим потом и ощущением потери или потерей сознания, сухость во рту, обильное мочеиспускание на фоне длительно некоррелированного уровня сахара в крови. Все эти признаки требуют неотложной врачебной помощи.
Немедленного обращения к врачу требуют также резкое снижение количества выделяемой мочи, боли за грудиной, появление одышки, внезапная сильная головная боль, потеря ориентации, потеря сознания, трудности в разговоре, слабость в конечностях, острые изменения зрения, боли в конечностях, сопровождающиеся их похолоданием, появление воспалительных инфильтратов или абсцессов на коже, длительная температура.
Больные диабетом могут уменьшить риск осложнений, выполняя практические и необходимые требования: прекращение курения, умеренные физические нагрузки, правильное питание, нормализация веса. Только снижение веса может быть достаточным для стабилизации уровня глюкозы в крови. В любой ситуации эффективное похудение может снизить количество и дозы лекарственных препаратов, необходимых для лечения, и, следовательно, уменьшить риск побочных эффектов.
Физические нагрузки улучшают чувствительность к инсулину и уменьшают содержание глюкозы в крови, тренируют сердечно-сосудистую систему, оказывают положительный психологический эффект.
Выбор схемы лечения сахарного диабета является прерогативой врача, а успех лечения в большой степени зависит от взаимодействия обоих звеньев оси «врач – больной». Особенностью заболевания является высокая динамичность в изменениях уровня сахара в крови, широкий профиль возможных осложнений и скрытый характер клинических проявлений.
Пациент может сделать процесс лечения более эффективным, включив в него ежедневный клинический самоанализ и варьируя лечение в рамках, установленных врачом. Это может быть изменение доз применяемых препаратов в зависимости от уровня сахара в крови или специальный порядок действий в случае выхода за обозначенные врачом границы. Активное участие больного требует высокой степени мотивации и медицинской информированности.
Средства, применяемые для лечения, разнообразны, и имеют две основные взаимосвязанные цели.
Первая — максимальная нормализация уровня глюкозы в крови. Критериями являются снижение HbA1c менее 7 (интегральный показатель, отражающий среднее содержание глюкозы в крови в последние 2 – 3 месяца), и периодически измеряемый уровень глюкозы в рамках 80 — 120 mg/dl.
Препараты 2х лекарственных групп широко внедряются для лечения сахарного диабета. Первая это GLP-1 агонисты (Victoza, Trulicity, Ozempic) эффективно снижают содержание глюкозы, относительно редко вызывают гипогликемию, снижают вес и улучшают сердечно-сосудистый прогноз. SGLT2 ингибиторы (Jardiance, Farxiga, Suglat) усиленно выводят глюкозу с мочой, не вызывают гипогликемию, снижают вес больного и уменьшают риск сердечно-сосудистый смерти.
Вторая – профилактика и лечение осложнений сахарного диабета. С этой целью применяются различные средства защиты почечной функции, стабилизации обмена жиров, нормализации артериального давления.
Больные должны обращать внимание на неожиданно появившиеся опухлости, покраснения кожи. Гигиена полости рта и тела может предохранить от микробных инфекций, к которым так склонны больные диабетом.